甲状腺の病気や症状
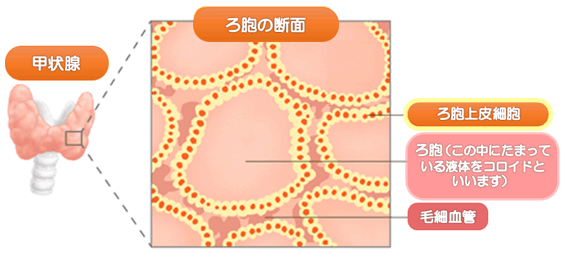
甲状腺は第3~4気管軟骨の全面に張り付くようにあります。右葉と左葉に分かれていますが峡部でつながっていて蝶が羽を広げたように対をなしています。甲状腺は脳下垂体前葉から分泌される甲状腺刺激ホルモン(TSH)の指令をうけて甲状腺ホルモン(T3,T4)を産生し血液中に分泌します。甲状腺ホルモンは代謝を促進させる働きがあります。
甲状腺機能亢進症/バセドウ病
バセドウ病は甲状腺ホルモンの分泌が増加する甲状腺機能亢進症の代表的な疾患で1000人に1人くらいの高い頻度でみられる病気です。特に20~30歳代の女性に多く見られます。
甲状腺ホルモンは下垂体から分泌される甲状腺刺激ホルモン(TSH)によってコントロールされています。しかしバセドウ病患者さんの体内の免疫機構が、甲状腺に対してTSHと同様の働きをする自己抗体を作るため、甲状腺ホルモンが過剰に分泌されます。
甲状腺に対する自己免疫が起る原因は遺伝的な体質が関係しており、それに加えて、身の回りのストレスや感染などの環境要因が加わって発病してくると考えられています。
血液中の甲状腺ホルモンが過剰になると、全身の新陳代謝が盛んになり、また自律神経のひとつである交感神経の働きが異常に活性化されます。その結果、過剰な発汗、暑がり、手の震え、動悸、食欲増加、体重減少などの症状が現れます。また眼球が出てきたり、まぶたがつり上がったりする症状が現れることもあります。
甲状腺機能亢進症を起こすその他の疾患
- 亜急性甲状腺炎、無痛性甲状腺炎の初期
甲状腺濾胞細胞が破壊されて一時的に血中に甲状腺ホルモンが流出するためにおこります。甲状腺に蓄積されていた甲状腺ホルモンがなくなれば次第に血中の甲状腺ホルモンは減少していきます。
甲状腺炎(日本内分泌学会ホームページより)
- 絨毛性ゴナドトロピン産生腫瘍
- 下垂体の甲状腺刺激ホルモン(TSH)産生腫瘍
- 下垂体性甲状腺ホルモン不応症
検査所見
血液検査では甲状腺刺激ホルモン(TSH)の低下、FreeT3、FreeT4が上昇します。
コレステロール低値、アルカリフォスタファーゼ(ALP)高値、AST・ALTの軽度増加、尿糖陽性、血糖値の上昇がみられることがあります。バセドウ病では自己抗体(抗TSH受容体抗体:TRAb)が90%以上で陽性になります。
エコー検査では甲状腺の腫大や血流の増加がみられます。
バセドウ病の治療
通常は入院の必要はなく外来通院で内服薬による治療でコントロールできることが多いです。
バセドウ病には抗甲状腺薬、手術療法、アイソトープ治療の3つの治療法があります。
① 抗甲状腺薬
抗甲状腺薬により甲状腺ホルモンの合成を抑える治療が第一選択となります。代表的な抗甲状腺薬はメチマゾール(MMI:商品名メルカゾール)とプロピルチオウラシル(PTU:商品名プロパジール、チウラジール)があります。プロピルチオウラシルはメルカゾールに比べると副作用が起こりやすいため、メルカゾールから治療を開始することが一般的です。
状態によってはヨードや頻脈を抑えるβブロッカーを併用します。甲状腺ホルモンの減少状況を確認しながら投与を続け徐々に投与量を減量し、甲状腺機能が正常化して安定する量を見極めて維持量を決めていきます。服薬開始1~2か月後には甲状腺ホルモンはほぼ正常になり、体調もよくなってきます。2~3年程投薬すると約半数の方は自然寛解になり薬を中止できます。ただ服薬を中止できたあとも、再燃し薬の再開が必要になるケースもあります。当院では抗甲状腺薬を使用し治療を行いますが、抗甲状腺薬ではコントロールが困難な場合や、副作用のために抗甲状腺薬の継続が困難な場合はアイソトープ治療や手術療法目的で甲状腺専門病院をご紹介をしております。
抗甲状腺薬の副作用
また抗甲状腺薬には、皮膚のかゆみ、無顆粒球症・薬疹・肝障害・血管炎といった副作用がみられることがあります。皮膚のかゆみ、じんましん、発疹は比較的多い副作用です。抗アレルギー薬で多くの方は改善しますが、改善しないようであれば薬剤の種類を変更します。
無顆粒球症はまれにおこります。服用開始後3か月以内に見られることが多く、そのため投薬初期は2~4週に一度血液検査を行い、副作用の有無を確認します。無顆粒球症が起きた場合はすみやかに服用を中止し感染兆候があれば抗生剤投与、G-CSF製剤などを投与します。抗甲状腺薬内服開始後に発熱が見られた場合はすぐに受診をして検査をうけてください。(大船駅徒歩2分に位置する当院でも検査可能です。)
② 手術療法
抗甲状腺薬を内服困難である場合、甲状腺腫が大きく数年間内服薬で治療をしても効果がみられない場合などに行います。前処理として甲状腺機能を正常化させたうえで甲状腺を切除します。残す甲状腺の組織量は術者の判断により異なります。手術後に反回神経麻痺やさ声、副甲状腺機能低下がみられることもあります。手術療法では短期間で甲状腺機能を正常化できるメリットがありますが、手術部位に傷跡が残る、再発の可能性もあるというデメリットがあります。また治療前には、ヨードの過剰摂取は 治療効果に悪影響を与えるので、昆布や昆布だしの入った食事は控える必要があります。
③ アイソトープ治療
バセドウ病の甲状腺はヨードをよく吸収することから、131I入りのカプセルを飲みこむことによって、内側から甲状腺濾胞細胞を破壊して甲状腺機能を抑制します。カプセルを飲み込むだけなので手術療法と比較し患者さんの負担が少なくすみます。小児と妊婦は放射線の影響があるため禁忌です。また甲状腺機能が正常化するのに時間がかかることがあります。
日常生活の注意
症状のコントロールがついていない間は激しい運動はさけ、充分に休息をとるようにしてください。発汗が多くなるため、水分補給や身体の清潔に気を付けてください。夏の暑さは負担になるので、風通しをよくし、冷房を強めるなど環境を整えるようにしましょう。体重減少や下痢などもみられるので、消化・吸収のよい食事を摂取してください。
また喫煙はバセドウ病の発症のきっかけにもなり、喫煙中の方は禁煙をしてください。
バセドウ病と妊娠
バセドウ病のコントロールが不良な状態で妊娠されると、流産や早産の原因となったり、低出生体重児が生まれやすいことが知られています。そのため妊娠を希望される場合はあらかじめ抗甲状腺薬でコントロールが良好であることを確認してから計画的に妊娠することが望ましいとされています。チアマゾール(商品名:メルカゾール)による先天異常とよべばれる奇形の頻度は比較的高く、そのため妊娠初期はプロピルチオウラシル(商品名:チウラジール、プロパジール)で治療するべきとされています。しかし妊娠中期以降はその効果や副作用の観点からチアマゾールが第一選択となります。
橋本病・甲状腺機能低下症
甲状腺機能低下症の原因としては自己免疫疾患である橋本病が最も多いです。そのほかに薬剤で誘発される薬剤性甲状腺機能低下症などがあります。
橋本病は、本来自分の体を守るための免疫が自分自身の甲状腺を攻撃することによりおこる病気です。自己免疫により甲状腺に慢性の炎症が起こると、甲状腺が腫れてきたり、逆に縮んだりします。また甲状腺の炎症の結果、甲状腺ホルモンの合成機能が低下してくることがあり甲状腺機能低下症の主な原因となっています。橋本病となっても甲状腺機能が正常であることも多いですが、将来に甲状腺機能が低下してくる可能性があるので、経過観察が必要です。
橋本病の検査
血液検査で抗マイクロゾーム抗体や抗サイログロブリン抗体を測定します。橋本病では前者が約80%、後者が40%陽性となります。また触診やエコーにて甲状腺の腫大を認めます。またエコーでは表面の凹凸不整、内部エコーレベルの低下、不均一、粗雑化などみられます。
薬剤性甲状腺機能低下症
① ヨード剤
ヨードは甲状腺ホルモンの合成に必要な材料です。昆布やわかめなどの海藻類にはヨードが豊富に含まれており、過剰なヨードの摂取により甲状腺機能低下症に陥ることがあります。そのためヨードの摂取が過剰な場合は海藻類の摂取を制限することで甲状腺機能が回復することもあります。またヨード卵やうがい液にもヨードが含まれているものがあります。
④ アミオダロン
アミオダロンは不整脈の治療に用いられるお薬ですが、ヨードが含まれているためヨード誘発性の甲状腺機能低下症をおこすことがあります。またまれに破壊性甲状腺炎をおこし一過性の甲状腺中毒症を起こした後甲状腺機能低下症に移行することがあります。薬剤性の副作用が生じた場合は直ちに服薬を中止します。原因の薬剤を中止した後も甲状腺機能の異常が続くことがあるので注意して経過観察します。
橋本病・甲状腺機能低下症の治療
甲状腺機能低下症は軽度の時期には明らかな自覚症状は現れません。放置しておくと動脈硬化の危険因子になりますので、そのような変化を見逃さないためにも、6か月~1年に1回は甲状腺機能のチェックを受けることをお勧めします。
甲状腺ホルモンの分泌不全が明らかな場合には、甲状腺ホルモンの補充が必要となります。投与方法は通常少量から開始しTSHの値を指標に少しずつ増量します。合成甲状腺ホルモンであるT4製剤(商品名;チラーヂンS)を内服します。
当てはまる症状がございましたら、大船駅から徒歩2分の当院までご相談ください。
Takai internal medicine clinic高井内科クリニック
電話でお問い合わせ
| 受付時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日/祝 |
|---|---|---|---|---|---|---|---|
| 8:30~12:30 | ● | ● | ● | ● | ● | ● | - |
| 14:30~18:15 | ● | ● | ● | ● | ● | ▲ | - |
- 土曜の午後は受付16:30まで
- クレジットカード決済対応
- 診療科目
- 糖尿病内科
- 甲状腺内科
- 生活習慣病
- 一般内科(呼吸器・循環器・消化器など)
- 住所
- 〒247-0056
神奈川県鎌倉市大船1-26-27 日生ビル1FGoogle map
- アクセス
- JR大船駅笠間口より松竹通りを東へ200m徒歩2分。西友向かいになります。
- 駐車場
- 門前薬局提携無料駐車場あり

